口腔扁平苔藓
Oral Lichen Planus
发布时间:2015-12-27 22:50:54
概述:
发病部位:口腔
诊断要点:
1.发病年龄常在30-60岁。
2.典型丘疹为多角形。Wickham纹(丘疹表面网状白纹)是口腔扁平苔藓是最突出的表现。甲受累时可导致翼状胬肉形成。肥厚性扁平苔藓好发于小腿。对于深肤色患者,红斑可能不明显,色素沉着是主要特征。对于毛囊性扁半苔衅,病变累及毛囊漏斗部下段和峡部,可导致瘢痕性脱发。其他临床亚型有环状、萎缩性、水疱-大疱性、光化性、糜烂性和色素性扁平苔衅。还有两种少见的重叠综合征,包括扁平苔藓-红斑狼疮重叠及扁平苔藓--类天疱疮重叠。
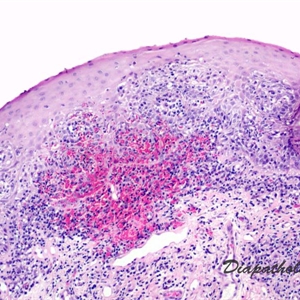
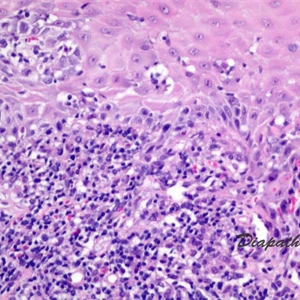
3.组织学改变主要表现为界面皮炎伴有典型的致密苔藓样(带状)浸润,使表皮真皮交界处模糊。致密的正角化过度(偶有灶状角化不全),颗粒状楔形增厚,上皮脚呈锯齿状,基底层鳞状上皮化生。基底层鳞化在上皮脚呈锯齿状外观及其上方颗粒层增厚处最明显。颗粒层增厚区域表现为放大的附属器上皮生理性颗粒层增厚。常可见噬黑素细胞。真皮无明显的嗜酸性粒细胞浸润及真皮内浸润不累及深层血管周围。凋亡的角质形成细胞表现为均质化嗜酸性胞质,有时细胞核嗜碱性固缩(可能看不到细胞核,取决于切片的切面面)。大多数表现为沿表皮真皮交界处,有时也可为表皮上层或真皮乳头层的苔藓样浸润。
1)肥厚性扁平苔藓表现为显著的表皮增生,伴有棘层肥厚、乳头瘤样增生及上皮脚延长。慢性搔抓后的继发性真皮乳头纤维化。可见较多的嗜酸性粒细胞浸润。
2)萎缩性扁平苔藓表现为上皮脚消失,表皮萎缩变薄,类似红斑狼疮。
3)黏膜扁平苔藓的表皮改变常缺乏特异性,上皮脚常呈圆钝而非锯齿状。常可见浆细胞。
4.免疫荧光检查通常显示IgM在表皮真皮交界处颗粒状沉积,与凋亡细胞一致。
鉴别诊断:
1.扁平苔藓样角化症:扁平苔藓的特点为多发皮损,扁平苔藓样角化症为孤立皮损,好发于成年人躯干,常通过刮取活检的方法来除外癌症。与扁平苔藓相比,扁平苔藓样角化症多表现为角化不全,不一定有诊断扁平苔藓所必需的表皮改变,即锯齿状上皮脚、颗粒层楔形增厚及基底鳞化。
2.苔藓样药疹(如嚷嗪类利尿剂、β受体阻滞剂、抗疟药、呋塞米、螺内酯):表现为角化不仝,真皮血管周围淋巴细胞(有时有嗜酸性牲细胞)浸润,可深达真皮网状层。扁平苔藓表皮上层甚至角质层内可见单个坏死的角质形成细胞。
3.色素性紫癜性皮病:包括苔藓样紫癜( Cougerot-Blum)和金姑色苔藓,其存在红细胞外溢和(或)吞噬含铁血黄素的组织细胞(嗜铁细胞),含铁血黄素染色呈阳性。
4.慢性移植物抗宿主病的苔鲜样亚型:在临床及组织病理学上与扁平苔藓相似,但前者苔藓样浸润稀疏,真皮可见嗜酸性粒细胞和(或)浆细胞浸润。
5.盘状红斑狼疮:可出现基底鳞化,但该病典型表现为表皮萎缩、基底膜增厚、真皮深层血管及毛囊周围致密的淋巴细胞浸涧(缺乏喑酸性粒细胞)以及间质内黏蛋白沉积。若同时具有扁平苔藓和狼疮的表现,则称为红斑狼疮-扁平苔藓重叠。
6.线状苔藓:可与扁平苔藓相似,但前者典型表现为直皮网状层小汗腺周围淋巴细胞浸润。
7.光泽苔藓:对于诊断模糊的病例可行直接免疫荧光检查,光泽苔藓为阴性。
8.继发于念珠菌病的苔藓样皮炎:可与黏膜扁半苔藓相似,但念珠菌病常可见海绵水肿、脓疱及上皮顶部假菌丝丝。
预后: