不典型梭形细胞脂肪瘤样肿瘤
atypical spindle cell lipomatous tumor,ALST
赵明 夏成青 刘正智
发布时间:2020-02-23 14:38:00
同义词(或曾用名):梭形细胞脂肪肉瘤
概述:
不典型梭形细胞脂肪瘤样肿瘤(ASLT)是一种与非典型脂肪瘤样肿瘤/高分化脂肪肉瘤(ALT/WDLPS)遗传学上不相关的脂肪肿瘤实体,是梭形细胞脂肪瘤/多形性脂肪瘤对应的非典型脂肪性肿瘤,具有低度恶性/交界性的生物学行为。
发病部位:
肿瘤发病部位宽广,半数以上位于肢体和肢端(手和足>大腿>肩部和臀部),其他部位包括头颈部、生殖区以及躯干和背部等,罕见可发生于体腔和器官内等
诊断要点:
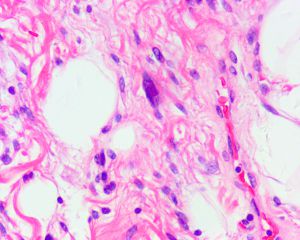
1. ASLT发病年龄6~87岁(平均54岁),男/女约1.5:1。大多数表现为皮下或筋膜上缓慢生长的肿块或膨出,偶尔可伴有触痛。最大直径0.5~28cm不等 (平均直径4cm~7.5cm) ,大体上常界限清楚,无出血坏死等。
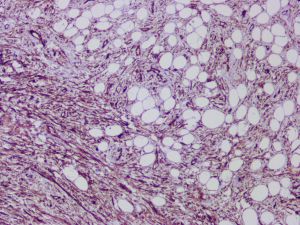
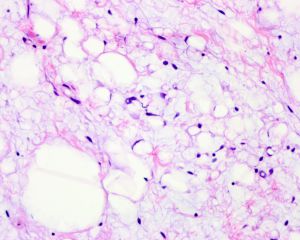
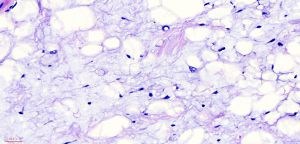
2. 通常无完整包膜,约35%可见周围组织明显浸润,20%边界较清楚。组织学上ASLT由不同比例和数量的梭形瘤细胞和脂肪细胞(包括脂肪母细胞)组成,分布于多少不等的黏液样和纤维性基质之中。取决于这些肿瘤实质和间质的比例,ASLT的形态学表现明显具有一个过渡和连续的谱系。谱系的一段为纤维黏液样基质丰富和脂肪细胞为主者,梭形瘤细胞密度较低,核大多数较温和,局灶可见核浓染和多形性,类似于所报道的“非典型梭形细胞脂肪瘤”;谱系的另一端为梭形瘤细胞丰富而脂肪细胞和纤维黏液样基质较少,梭形瘤细胞密度高,呈漩涡状、交错束状或鱼骨样排列,可见局灶明显或弥漫散在的核不典型性,类似于所报道的“纤维肉瘤样脂肪瘤样肿瘤”。
3. 脂肪细胞一般分化较成熟,但常见大小不等以及散在分布的印戒状、单泡状或多泡状的脂肪母细胞,大多数病例中仔细观察较容易找到脂肪母细胞。
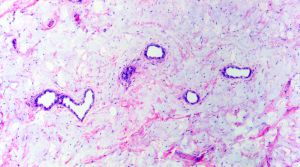
4. 多数的病例中可见散在分布的奇异型多核瘤细胞。核分裂非常少见,平均不超过1个/每50个高倍镜视野,无坏死。细胞外基质从纤维性到粘液样不等,可见薄壁的分枝状血管,但不如黏液脂肪肉瘤丰富和广泛,少数可见带状的绳索样胶原沉积,背景中仅有少量炎症细胞浸润,偶尔可见肥大细胞。
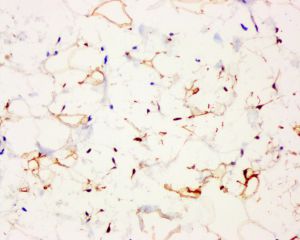
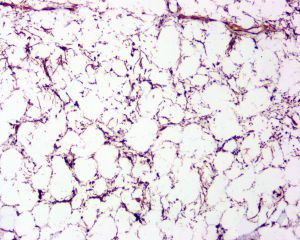
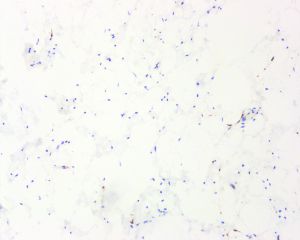
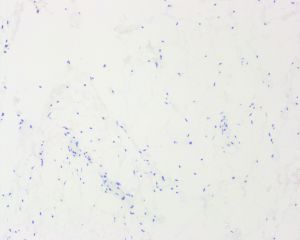
免疫组织化学染色:
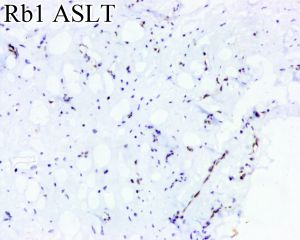
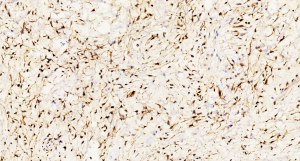
ASLT不同程度表达CD34、S100、Rb蛋白以及结蛋白。CD34在不同的研究系列中表达率从30%~100%不等,主要表达在梭形瘤细胞。S100表达率为40%-70%,主要标记肿瘤内的脂肪组织(包括脂肪母细胞),而梭形细胞亦可表达。57%的ASLT免疫组化染色显示Rb蛋白表达缺失。RB1是一种肿瘤抑制基因,位于13号染色体长臂,RB1基因杂合性缺失是梭形细胞脂肪瘤标志性的遗传学特征,其编码的蛋白Rb免疫组化染色表达缺失与RB1基因缺失具有高度一致性。约22%的ASLT局灶表达结蛋白,其意义尚不明确。不超过5%和6%的ASLT分别局灶弱表达CDK4和MDM2,而所有病例均无CDK4/MDM2的共表达。
分子标记:
鉴别诊断:
(1)梭形细胞脂肪瘤:是一种良性的脂肪肿瘤,与ASLT在组织形态、免疫表型和分子遗传学特征上存在明显的重叠。然而与ASLT相比,梭形细胞脂肪瘤通常病变较小,包膜完整(无浸润性生长),肿瘤内绳索样胶原纤维较多见,可见花环状多核细胞(与多形性脂肪瘤构成瘤谱)但无核浓染和不典型性,无脂肪母细胞。所谓的“树突状纤维黏液样脂肪瘤(dendritic fibromyxolipoma)”,现在认为是一种具有明显黏液变性特征的梭形细胞脂肪瘤,瘤细胞胞浆有突起呈树突状,分布较稀疏,脂肪组织散在分布,基质富于黏液,偶见丛状聚集的毛细血管,免疫组化染色树突状瘤细胞表达CD34和bcl-2。与ASLT不同,树突状纤维黏液样肿瘤包膜完整,瘤细胞无不典型性,无脂肪母胞。
(2)ALT/WDLPS和去分化脂肪肉瘤,两者均偶尔可见不同程度的黏液变性以及局灶CD34阳性的间质细胞因而易于与ASLT混淆,ALT/WDLPS(主要是脂肪瘤样型和硬化型)需要与脂肪细胞为主的ASLT鉴别,而去分化脂肪肉瘤(特别是低级别亚型)需要与梭形瘤细胞丰富的ASLT鉴别;形态学上的鉴别诊断线索为,与ALT/WDLPS相比,ASLT中梭形瘤细胞分布更多,无硬化性间质,黏液变性一般更广泛;低级别去分化脂肪肉瘤好发于后腹膜,组织学上表现为ALT/WDLPS背景中的低级别梭形细胞肉瘤,两者可突然过渡或随意的混杂分布,后者在形态学上类似于低级别平滑肌肉瘤、肌纤维母细胞肉瘤或纤维瘤病等,偶尔可表现为脑膜上皮瘤样漩涡,瘤细胞多形性不明显,核分裂象不活跃。与低级别去分化脂肪肉瘤不同,ASLT极少发生于后腹膜,梭形瘤细胞大多数形态温和,不典型性仅为局灶,极少出现核分裂象,无ALT/WDLPS突然过渡的组织学背景。尽管如此,在做出ASLT之前均应行CDK4/MDM2免疫组化染色和/或基因扩增检查以除外ALT/WDLPS和去分化脂肪肉瘤可能,免疫组化染色强表达(>1个瘤细胞着色/每高倍镜视野)以及遗传学检测显示基因扩增支持ALT/WDLPS和去分化脂肪肉瘤。
(3)弥漫性神经纤维瘤,与ASLT相似两者均可表达S100和CD34,但与ASLT不同,弥漫性神经纤维瘤部位较表浅,病变内常见增生的神经纤维束和Meissner神经小体以及陷入的皮肤附属器结构,无脂肪母细胞,免疫组化染色表达SOX10和GFAP。
(4)低级别恶性外周神经鞘膜瘤(MPNST),与富于梭形瘤细胞的ASLT可明显混淆(均可表达S100和CD34),与前者不同,低级别MPNST常见肿瘤于血管周围聚集,病变内可见浸润而陷入的脂肪组织但无脂肪母细胞,免疫组化染色可表达SOX10。
(5)隆突性皮肤纤维肉瘤(DFSP),瘤细胞弥漫表达CD34且偶尔可伴黏液变性因而可能与ASLT混淆,与后者不同,DFSP病变更表浅,瘤细胞一般呈弥漫的席纹状排列,病变内的脂肪组织为皮下浸润而陷入的脂肪,无脂肪母细胞。
(6)成脂肪的孤立性纤维性肿瘤(SFT),与ASLT不同,成脂肪的SFT瘤细胞通常呈无结构排列,常见血管外皮瘤样血管结构以及粗大的胶原纤维束,脂肪组织为化生性改变,无脂肪母细胞;免疫组化染色除了表达CD34之外还特征性的表达核转录因子STAT6,此外常见表达bcl-2和CD99。
(7)其它需要鉴别诊断的肿瘤还包括粘液性脂肪肉瘤、乳腺型肌纤维母细胞瘤以及侵袭性纤维瘤病等,ASLT的短梭形而非小圆形瘤细胞、局灶的浸润性生长以及无β-catenin核表达可分别与上述肿瘤以资鉴别。
预后:
ASLT是一种低度恶性的软组织肿瘤,临床上似乎采用局部手术扩大切除并获取阴性的切缘便已足够。局部复发率约12%,通常间隔时间较长,存在复发的肿瘤与无复发的肿瘤相比并无临床病理特征的区别,因此推测可能是切除不完整的肿瘤持续存在导致的局部复发,到目前为止尚未见肿瘤所致的死亡报道
治疗:
参考文献:
[2] Creytens D, van Gorp J, Savola S, et al. Atypical spindle cell lipoma: a clinicopathologic, immunohistochemical, and molecular study emphasizing its relationship to classical spindle cell lipoma [J]. Virchows Arch, 2014, 465(1): 97-108.
[3] Deyrup A T, Chibon F, Guillou L, et al. Fibrosarcoma-like lipomatous neoplasm: a reappraisal of so-called spindle cell liposarcoma defining a unique lipomatous tumor unrelated to other liposarcomas [J]. Am J Surg Pathol, 2013, 37(9): 1373-1378.
[4] Mariño-Enriquez A, Nascimento A F, Ligon A H, et al. Atypical spindle cell lipomatous tumor: clinicopathologic characterization of 232 cases demonstrating a morphologic spectrum [J]. Am J Surg Pathol, 2017, 41(2): 234-244.
[5] Chen B J, Marino-Enriquez A, Fletcher C D, et al. Loss of retinoblastoma protein expression in spindle cell/pleomorphic lipomas and cytogenetically related tumors: an immunohistochemical study with diagnostic implications [J]. Am J Surg Pathol, 2012, 36(8): 1119-1128.
[6]赵明 , 王宇彬 , 严益嘉 , 王伟 , 茹国庆 , 何向蕾.不典型梭形细胞脂肪瘤样肿瘤的临床病理特征分析.中华病理学杂志. 2018; 47(2):99-104.